Βλάβες και Τεχνικές Αποκατάστασης Αρθρικού Χόνδρου
Τι είναι ο αρθρικός χόνδρος;
Ο αρθρικός χόνδρος είναι ένας αδιαφανής, λευκός, ελαστικός, λείος, στιλπνός και υγρός ιστός, ο οποίος καλύπτει τα οστά που έρχονται σε επαφή σε μία άρθρωση και επιτρέπει την ομαλή, με ελάχιστη τριβή, κίνηση των αρθρικών επιφανειών.
Βασική του λειτουργία είναι η κατανομή των φορτίων και η μείωση των πιέσεων στο υποχόνδριο οστούν. Κατά τη διάρκεια της φόρτισης παραμορφώνεται, και μετά την άρση της λαμβάνει πάλι το αρχικό του σχήμα. Ο αρθρικός χόνδρος έχει ιδιότητες που του επιτρέπουν να δέχεται φορτία και να απορροφά κραδασμούς.
Το 60-80% του συνολικού όγκου του αρθρικού χόνδρου αποτελείται από νερό, ενώ από το ξηρό βάρος του, το 50% αποτελείται από κολλαγόνο και το υπόλοιπο 50% από πρωτεΐνες λιπίδια, ανόργανα άλατα καθώς και ένα μικρό αριθμό χονδροκυττάρων. Το πάχος του χόνδρου στις αρθρικές επιφάνειες ποικίλλει από 2-4 χιλιοστά και μειώνεται με τη γήρανση.
Ο χόνδρος δεν διαπερνάται από νεύρα ή αγγεία και τρέφεται με διάχυση από το αρθρικό υγρό. Αυτό παράγεται από τον αρθρικό υμένα και η ποσότητά του σε μια φυσιολογική άρθρωση είναι ελάχιστη.
Ο αρθρικός χόνδρος αποτελεί επομένως έναν ιστό με υψηλή εξειδίκευση που όμως έχει περιορισμένη ικανότητα αυτοεπούλωσης και αυτοεπιδιόρθωσης με αποτέλεσμα όταν τραυματισθεί ή προσβληθεί από κάποια πάθηση να οδηγείται σε προοδευτική καταστροφή. Αν η αρχική βλάβη του χόνδρου αλλά και η αιτία που την προκάλεσε δεν διαγνωστούν γρήγορα και δεν αντιμετωπισθούν κατάλληλα τότε προσβάλλεται σταδιακά ολόκληρος ο χόνδρος και εγκαθίσταται σε πρώιμα στάδια η χονδροπάθεια και σε όψιμα στάδια η γνωστή σε όλους οστεοαρθρίτιδα.
Ποιες βλάβες του αρθρικού χόνδρου είναι σημαντικές;
Οι ορθοπαιδικοί χρησιμοποιούν την ταξινόμηση του Outerbridge ή της International cartilage repair Society για την αξιολόγηση των βλαβών του αρθρικού χόνδρου όπως φαίνονται στον Πίνακα.
Οι ασθενείς που συνήθως φτάνουν στον ορθοπαιδικό έχουν βλάβες σταδίου 3 και 4. Οι βλάβες που δίνουν συμπτώματα έχουν συνήθως μέγεθος 2 εκ. αλλά μπορεί η επιφάνειά τους να κυμαίνεται από 1 έως και 4 εκ. Αυτές οι βλάβες επηρεάζουν τη φυσιολογική λειτουργία της άρθρωσης και προκαλούν άλγος, ύδραρθρο (αυξημένη συγκέντρωση υγρού μέσα στην πάσχουσα άρθρωση) και θορύβους κατά την κίνηση της άρθρωσης.
ΠΙΝΑΚΑΣ: ταξινόμηση χόνδρινων αρθρικών βλαβών
Ταξινόμηση των χόνδρινων βλαβών κατά Outerbridge
Στάδιο 0: φυσιολογικός χόνδρος
Στάδιο I: χόνδρος μαλακός και οιδηματώδης
Στάδιο ΙΙ: μερικού πάχους έλλειμμα με σκισίματα στην επιφάνεια που δεν φθάνουν όμως στο υποχόνδριο οστούν ή φθάνουν μέχρι 10mm διάμετρο σχισίματος.
Στάδιο III: σκισίματα έως το επίπεδο του υποχονδρίου οστού και σε μια περιοχή διαμέτρου > 10mm
Στάδιο IV: αποκάλυψη του υποχονδρίου οστού.
Ταξινόμηση των χόνδρινων βλαβών κατά International Cartilage Repair Society (ICRS):
Στάδιο I: επιπολής σχίσιμο,
Στάδιο II: <50% βάθος βλάβης,
Στάδιο ΙΙΙ: 50% έως πλήρους πάχους απώλεια,
Στάδιο IV: οστεοχόνδρινη βλάβη που εκτείνεται στο υποχόνδριο οστούν,
Στάδιο V: σχαλιδωτική οστεοχόνδρινη βλάβη (OCD – osteochondral defect)
Στάδιο VI: ανάγγειος νέκρωση (AVN – avascular necrosis)
Πως γίνεται η διάγνωση μιας βλάβης του αρθρικού χόνδρου;
Η διάγνωση και η αξιολόγηση μια χόνδρινης βλάβης γίνεται κατά κύριο λόγο με τη μαγνητική τομογραφία της πάσχουσας άρθρωσης. Το Ν. ΥΓΕΙΑ διαθέτει τελευταίας τεχνολογίας μαγνητικούς τομογράφους με απεικονιστικές μεθόδους ειδικές για την χαρτογράφηση του αρθρικού χόνδρου καθώς και εξειδικευμένο επιστημονικό προσωπικό για την πραγματοποίηση τέτοιων εξελιγμένων διαγνωστικών μεθόδων αλλά και τη διάγνωση ακόμα και τον πιο μικρών βλαβών. Η μαγνητική τομογραφία βοηθά τον κο Τριανταφυλλόπουλο τόσο στον προεγχειρητικό σχεδιασμό όσο και στη μετεγχειρητική παρακολούθηση της επούλωσης μια χόνδρινης βλάβης.
Πως αντιμετωπίζονται οι βλάβες του αρθρικού χόνδρου;
Η αντιμετώπιση των χόνδρινων βλαβών σχετίζεται με πολλούς παράγοντες που περιλαμβάνουν την ηλικία του ασθενούς, τις καθημερινές, εργασιακές αλλά και αθλητικές δραστηριότητές του, τη γενική κατάσταση της πάσχουσας άρθρωσης, το μέγεθος και την εντόπιση της χόνδρινης βλάβης αλλά και την ικανότητα του ασθενή να ακολουθήσει το πρόγραμμα αποθεραπείας και να επιστρέψει στις δραστηριότητές του.
Που στηρίζεται η επιτυχία μιας μεθόδου αποκατάστασης χόνδρινης βλάβης;
Όσο πιο γρήγορα διαγνωσθεί και αντιμετωπισθεί μια χόνδρινη βλάβη τόσο καλύτερα αποτελέσματα αναμένονται. Αν η βλάβη αντιμετωπισθεί ένα έτος μετά την κλινική εμφάνισή της, τότε η πρόγνωση χειροτερεύει δραματικά. Μεγάλη επίσης σημασία έχει η αντιμετώπιση της χόνδρινης βλάβης να γίνει από εξειδικευμένο ιατρό και σε κέντρο που πραγματοποιούνται τέτοιες επεμβάσεις. Στο Νοσοκομείο ΥΓΕΙΑ υπάρχει όλη η τελευταίας τεχνολογίας υλικοτεχνική υποδομή για την πραγματοποίηση αρθροσκοπικών ή και ανοικτών επεμβάσεων αποκατάστασης των πλέον σύνθετων βλαβών του αρθρικού χόνδρου. Σημαντικό ρόλο στην τελική έκβαση μιας τέτοιας επέμβασης παίζει και ο ίδιος ο ασθενής, το κίνητρο που έχει για να επιστρέψει στις προ του τραυματισμού δραστηριότητές του αλλά και η προσήλωσή του στο μετεγχειρητικό πρόγραμμα αποκατάστασης. Στο Νοσοκομείο ΥΓΕΙΑ το κέντρο φυσικής αποκατάστασης σε συνεργασία με τον κο Τριανταφυλλόπουλο ακολουθεί σύγχρονα προγράμματα μετεγχειρητικής φυσικοθεραπείας ώστε να επιτευχθεί πλήρης λειτουργική αποθεραπεία της χειρουργημένης άρθρωσης.
Υπάρχει συντηρητική αντιμετώπιση των χόνδρινων βλαβών;
Στην πραγματικότητα δεν υπάρχει συντηρητικός τρόπος αντιμετώπισης μια χόνδρινης βλάβης είτε αυτή είναι τραυματική είτε είναι εκφυλιστική. Και αυτό για δύο λόγους: πρώτον, ο αρθρικός χόνδρος είναι ανάγγειος και δεν έχει δυνατότητα αυτοεπούλωσης και δεύτερον, δεν έχουν ακόμη βρεθεί φαρμακευτικοί παράγοντες διέγερσης του αρθρικού χόνδρου προς επιδιόρθωση αλλά ούτε και τρόποι που η φαρμακευτική ουσία θα φτάσει δια της αιματικής οδού στην περιοχή της βλάβης. Η χορήγηση επομένως σκευασμάτων που περιέχουν συστατικά του φυσιολογικού αρθρικού χόνδρου (γλυκοζαμίνες, χονδροϊτίνες, υαλουρονικό οξύ, κολλαγόνο) δεν έχουν αποδείξει το θεραπευτικό τους όφελος και τα κλινικά τους αποτελέσματα είναι κατώτερα αυτών που συνήθως υπόσχονται. Επίσης, οι απευθείας εγχύσεις εντός της πάσχουσας άρθρωσης υαλουρονικού οξέος, αυξητικών παραγόντων (PRPs), μεσεγχυματικών κυττάρων και βλαστοκυττάρων δεν φαίνεται πως οδηγούν σε επούλωση των χόνδρινων βλαβών. Πρέπει να ειπωθεί πως ενώ τα πειραματικά αποτελέσματα είναι ικανοποιητικά και πολλά υποσχόμενα, οι κλινικές μελέτες δεν οδηγούν σε ανάλογα συμπεράσματα και απαιτείται ακόμη πολύ έρευνα.
Ποια είναι η χειρουργική αντιμετώπιση των χόνδρινων βλαβών;
Η χειρουργική αποκατάσταση των χόνδρινων βλαβών πραγματοποιείται κατά κύριο λόγο με αρθροσκοπικές τεχνικές. Σε ορισμένες όμως περιπτώσεις πραγματοποιούνται με ανοικτές χειρουργικές τεχνικές (αρθροτομές). Οι επεμβάσεις αποκατάστασης του αρθρικού χόνδρου διακρίνονται στις εξής κατηγορίες:
1. Ανακουφιστικές/παρηγορητικές επεμβάσεις
Σε ορισμένες περιπτώσεις ο ορθοπαιδκός χειρουργός θα προτείνει την αρθροσκοπική αφαίρεση ενός ελεύθερου χόνδρινου σωματίου που μπορεί να ενοχλεί την άρθρωση χωρίς να ασχοληθεί με την αποκατάσταση του χόνδρινου ελλείμματος που αφήνει πίσω του. Αυτή επέμβαση μπορεί να εφαρμοστεί σε επαγγελματίες αθλητές όπου μεσούσης της αθλητικής περιόδου πρέπει να επιστρέψουν γρήγορα στο άθλημά τους χωρίς συμπτώματα. Στο τέλος της αθλητικής περιόδου βέβαια προγραμματίζεται η τελική χειρουργική αποκατάσταση της χόνδρινης βλάβης αφού ο αθλητής θα έχει τον χρόνο να ακολουθήσει την κατάλληλη αποθεραπεία.
2. Τεχνικές διέγερσης του υποχόνδριου οστού
Το υποχόνδριο σπογγώδες οστούν επικοινωνεί άμεσα με τον μυελό των οστών που είναι πλούσιος σε μεσεγχυματικά κύτταρα. Τα κύτταρα αυτά αν τοποθετηθούν στις τραυματισμένες χόνδρινες επιφάνειες μετατρέπονται σε χονδροκύτταρα και παράγουν νέο αρθρικό χόνδρο. Έτσι, έχουν αναπτυχθεί οι αρθροσκοπικές τεχνικές των μικροκαταγμάτων και των μικροτρυπανισμών με τις οποίες διανοίγονται δίαυλοι επικοινωνίας μεταξύ της τραυματισμένης χόνδρινης επιφάνειας με το πλούσιο σε μεσεγχυματικά κύτταρα υποχόνδριο οστούν. Αυτές οι τεχνικές εφαρμόζονται με επιτυχία σε μικρές βλάβες επιφάνειας μέχρι 4 εκ2. Φαίνεται όμως ότι ο χόνδρινος ιστός που σχηματίζεται είναι κατώτερης ποιότητας (ινοχόνδρινος) και περιορισμένης μηχανικής αντοχής σε σύγκριση με τον φυσιολογικό χόνδρο (υαλοειδής χόνδρος). Έτσι, σε επαγγελματίες αθλητές οι τεχνικές αυτές έχουν ποσοστά επιτυχίας και επιστροφής στο άθλημά τους που ανέρχονται στο 40%.
3. Τεχνικές εμφύτευσης οστεοχόνδρινων κυλίνδρων
Με τις τεχνικές αυτές τοποθετούνται οστεοχόνδρινα κυλινδρικά τεμάχια στις περιοχές βλάβης (τεχνικές μωσαϊκού, MosaicPlasty, OATS). Τα οστεοχόνδρινα αυτά τεμάχια λαμβάνονται από περιοχές της πάσχουσας άρθρωσης που δεν φορτίζονται και άρα δεν συμμετέχουν στη λειτουργία της άρθρωσης και ονομάζονται αυτόλογα μοσχεύματα ή είναι έτοιμα συνθετικά οστεοχόνδρινα μοσχεύματα που κατασκευάζονται στα εργαστήρια και είναι έτοιμα προς διάθεση και τοποθέτηση στις πάσχουσες περιοχές. Η τεχνική της εμφύτευσης οστεοχόνδρινων κυλίνδρων γίνεται είτε αρθροσκοπικά είτε με ανοικτή επέμβαση αναλόγως της θέσης και του μεγέθους της βλάβης. Το πλεονέκτημα αυτών των τεχνικών είναι ότι τοποθετείται έτοιμος χόνδρος και ότι αντιμετωπίζεται και τυχόν συνυπάρχουσα βλάβη του υποχόνδριου οστού (οστεονεκρώσεις) αλλά το μεγάλο τους μειονέκτημα είναι ο περιορισμένος αριθμός οστεοχόνδρινων κυλίνδρων που μπορούν να ληφθούν από τη δότρια περιοχή. Επίσης, τα συνθετικά οστεοχόνδρινα μοσχεύματα, αυτά δηλαδή που κατασκευάζονται στο εργαστήριο φαίνεται ότι έχουν μεγαλύτερα ποσοστά αποτυχίας από τα αυτόλογα. Πρέπει όμως να τονισθεί ότι σε σύγκριση με τις τεχνικές διέγερσης του μυελού (μικροκατάγματα, μικροτρυπανισμοί) παρουσιάζουν μεγαλύτερα και μακροβιότερα ποσοστά επιτυχίας που φτάνουν το 80-90%.
4. Μεταμόσχευση μεγάλων χόνδρινων και οστεοχόνδρινων αλλομοσχευμάτων
Σε περιπτώσεις όπου η βλάβες του αρθρικού χόνδρου καταλαμβάνουν μεγάλη επιφάνεια της άρθρωσης ή ταυτόχρονα πάσχει σε μεγάλο βάθος και το υποχόνδριο οστούν, τότε η επιλογή είναι η μεταμόσχευση μεγάλων χόνδρινων ή οστεοχόνδρινων τεμαχίων από δωρητές (αλλομοσχεύματα) που έχουν υποστεί κατάλληλη προετοιμασία για την αποφυγή μετάδοσης νοσημάτων. Παλαιότερα, η τεχνική αυτή εφαρμοζόταν στις περιπτώσεις αποτυχίας όλων των άλλων τεχνικών και για το λόγο αυτό ονομαζόταν τεχνική «διάσωσης» μιας άρθρωσης. Σήμερα όμως, αποτελεί τεχνική «πρώτης εκλογής» αφού έχει άριστα κλινικά αποτελέσματα με ποσοστά επιτυχίας και επιστροφής στην άθληση που αγγίζει το 90%.
5. Τεχνικές στηριζόμενες στα χονδροκύτταρα
Οι σύγχρονες τεχνικές αποκατάστασης χόνδρινων βλαβών στηρίζονται στη λήψη υγιούς χόνδρινου ιστού από την άρθρωση του ασθενούς, καλλιέργεια των απομονωθέντων από τον χόνδρο χονδροκυττάρων και η επανατοποθέτησή τους στην περιοχή της χόνδρινης βλάβης όπου θα αναπτύξουν νέο αρθρικό χόνδρο. Τα κύτταρα αυτά μεταφέρονται στην περιοχή της βλάβης τοποθετημένα σε ειδικές μεμβράνες από κολλαγόνο ή υαλουρονικό (ικριώματα).
Η τεχνική της αυτόλογης μεταμόσχευσης χονδροκυττάρων καλλιεργημένων με ειδική επεξεργασία σε υπόστρωμα κολλαγόνου ιστού (matrix assisted autologous chondrocyte implantation – MACI) αποτελεί την πλέον πρωτοποριακή μέθοδο αντιμετώπισης μεγάλων χόνδρινων βλαβών καθώς και βλαβών στις οποίες προηγούμενες τεχνικές έχουν αποτύχει. Η τεχνική αυτή εφαρμόζεται με υψηλά ποσοστά επιτυχίας στο εξωτερικό ενώ ήδη εφαρμόζεται από το 2005 στην Ελλάδα από τον κο Τριανταφυλλόπουλο.
Η τεχνική της αυτόλογης μεταμόσχευσης χονδροκυττάρων συνεχώς εξελίσσεται. Έτσι, από την πρώτη γενιά έχουμε ήδη φτάσει στην τρίτη γενιά αυτόλογης μεταμόσχευσης χονδροκυττάρων. Επίσης, ενώ γινόταν σε δύο φάσεις δηλαδή χρειάζονταν δύο επεμβάσεις, η μία για τη λήψη των αυτόλογων χονδροκυττάρων και η δεύτερη για την επανατοποθέτηση των καλλιεργημένων χονδροκυττάρων πλέον η λήψη, η απομόνωση, η καλλιέργεια και η επανατοποθέτηση γίνονται κατά τη διάρκεια της μίας και μοναδικής επέμβασης. Η επεμβάσεις αυτές μπορούν να πραγματοποιηθούν είτε ανοικτά είτε αρθροσκοπικά.
6. Σύγχρονες τεχνικές και εξελίξεις
Η έρευνα στο πεδίο της αποκατάστασης χόνδρινων βλαβών είναι πολύ μεγάλη. Υπάρχουν πολύ ικανοποιητικά πειραματικά αποτελέσματα που μένει να διαπιστωθούν μέσα από κλινικές μελέτες. Στόχος της έρευνας είναι η ιδανική βιολογική αποκατάσταση των χόνδρινων βλαβών και η αποφυγή εγκατάστασης οστεοαρθρίτιδας που αναγκαστικά θα οδηγήσει σε αρθροπλαστική επέμβαση. Βεβαίως, η αρθροπλαστική επέμβαση – δηλαδή η αντικατάσταση της άρθρωσης με ειδική πρόθεση – είναι εξαιρετικό επίτευγμα της σύγχρονης ορθοπαιδικής με άμεσα και άριστα αποτελέσματα αλλά πρέπει για πολλούς λόγους (που η αναφορά τους ξεφεύγει από το σκοπό του συγκεκριμένου άρθρου) να εφαρμόζεται σε μεγάλες ηλικίες. Σε νεότερες ηλικίες, σε αθλητές και γενικά σε δραστήριους ασθενείς, η επιλογή είναι η βιολογική αποκατάσταση της χόνδρινης βλάβης.
Το τρίπτυχο της ιδανικής βιολογικής αποκατάστασης μιας χόνδρινης βλάβης αφορά (α) τα κύτταρα που θα χρησιμοποιηθούν (χονδροκύτταρα, μεσεγχυματικά κύτταρα, βλαστοκύτταρα), (β) το ικρίωμα που τα κύτταρα θα τοποθετηθούν (συνθετικές μεμβράνες κολλαγόνου ή υαλουρονικού), και (γ) το περιβάλλον που τα κύτταρα θα λειτουργήσουν για την παραγωγή νέου αρθρικού χόνδρου( χονδρογενετικοί αυξητικοί παράγοντες).
(α) Κύτταρα
Δοκιμάζονται τεχνικές που χρησιμοποιούνται χονδροκύτταρα, μεσεγχυματικά κύτταρα και βλαστοκύτταρα που είτε απομονώνονται από τον ίδιο τον ασθενή (αυτόλογα) είτε κατασκευάζονται στο εργαστήριο. Για τα αυτόλογα χονδροκύτταρα έγινε λόγος παραπάνω. Τα μεσεγχυματικά κύτταρα είναι μια εναλλακτική και πολλά υποσχόμενη μέθοδος αποκατάστασης των χόνδρινων βλαβών. Τα κύτταρα αυτά απομονώνονται πολύ εύκολα με παρακέντηση της ώρα του χειρουργείου από το λαγόνιο οστό της πυέλου. Στη συνέχεια τοποθετούνται σε κατάλληλες μεμβράνες και εμφυτεύονται στην περιοχή της βλάβης. Η απευθείας ενδοαρθρική έγχυσή τους με βελόνα δεν φαίνεται να έχει τα επιθυμητά αποτελέσματα αφού είναι μια τυφλή τοποθέτηση των κυττάρων μέσα στην άρθρωση και όχι στοχευμένη στην πάσχουσα περιοχή. Αντίθετα, αν η πάσχουσα χόνδρινη περιοχή καθαριστεί και προετοιμαστεί για την τοποθέτηση μεμβράνης με μεσεγχυματικά κύτταρα τότε τα αποτελέσματα είναι πολύ καλύτερα.
(β) Μεμβράνες – ικαριώματα
Δοκιμάζονται μεμβράνες (ικριώματα) με τη βοήθεια της επιστήμης της ιστικής μηχανικής πάνω στα οποία τοποθετούνται τα καλλιεργημένα κύτταρα και στη συνέχεια τοποθετούνται στην περιοχή της βλάβης. Οι μεμβράνες αυτές προσφέρουν προστασία στα κύτταρα ως σταθερό υπόστρωμα, προσκόλληση στην περιοχή της βλάβης ώστε τα κύτταρα να μην χάνονται μέσα στο αρθρικό υγρό αλλά και πλέον είναι φορτωμένες με αυξητικούς παράγοντες που διεγείρουν τα κύτταρα στο να κατασκευάσουν νέο αρθρικό χόνδρο.
(γ) Περιβάλλον – αυξητικοί παράγοντες
Τέλος, η έρευνα έχει στραφεί στην αναζήτηση αυξητικών παραγόντων που φυσιολογικά παράγονται στο ανθρώπινο σώμα και κυρίως από τα αιμοπετάλια. Σταδιακά αναγνωρίζεται ο ρόλος τους στην χονδρογένεση και έτσι πλέον λαμβάνοντας αίμα από τον ασθενή απομονώνονται στο εργαστήριο και στη συνέχεια τοποθετούνται στην περιοχή της βλάβης. Η τυφλή έγχυσή τους με βελόνα στην περιοχή της βλάβης δεν φαίνεται να επιφέρει τα επιθυμητά αποτελέσματα επούλωσης χόνδρινων βλαβών. Αντίθετα, όταν τοποθετούνται στοχευμένα στην περιοχή της βλάβης μέσω αρθροσκοπικών ή ανοικτών επεμβάσεων είτε επάνω σε ειδικές μεμβράνες είτε σε συνδυασμό με τοποθέτηση χονδροκυττάρων ή μεσεγχυματικών κυττάρων τότε τα αποτελέσματα είναι πολύ καλύτερα.
Τέλος, η γονιδιακή θεραπεία έχει βρει σημαντικό πεδίο στην έρευνα της χονδρογένεσης. Γονιδιακοί φορείς ή γενετικά τροποποιημένα χονδροκύτταρα ή μεσεγχυματικά κύτταρα τοποθετούνται στην περιοχή της βλάβης και είναι ρυθμισμένα ώστε να παράγουν αυξητικούς παράγοντες που οδηγούν στην παραγωγή νέου αρθρικού χόνδρου (χονδρογένεση). Ακόμα όμως η γονιδιακή θεραπεία βρίσκεται σε ερευνητικό και πειραματικό επίπεδο και δεν έχει προχωρήσει σε κλινικές δοκιμές.
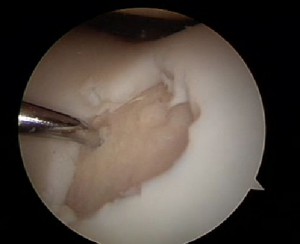
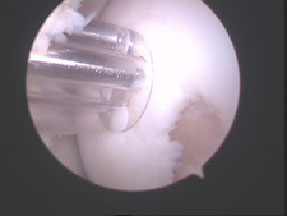
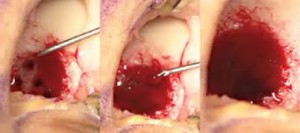
Εικόνα 1. Τεχνική διέγερσης του οστικού μυελού με μικροκατάγματα
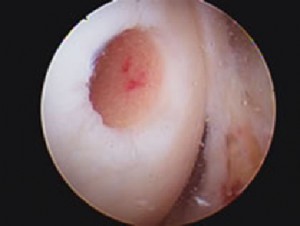
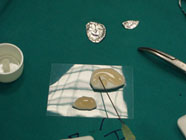
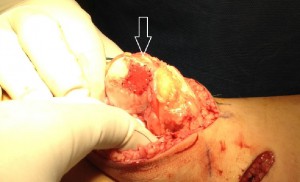
Εικόνα 2. Τεχνική μεταφορά αυτόλογων οστεοχόνδρινων κυλίνδρων για πλήρωση χόνδρινης βλάβης (τεχνική μωσαϊκού)
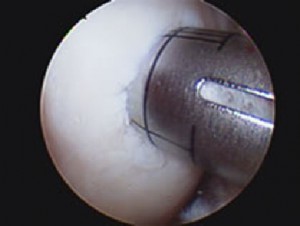
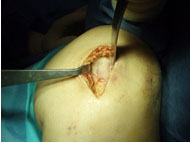
Εικόνα 3. Τεχνική αρθροσκοπικής επανακαθήλωσης αποσπασθέντος τμήματος αρθρικού χόνδρου με ειδικές απορροφήσιμες χόνδρινες βελόνες.
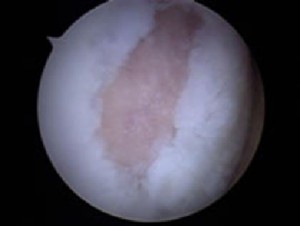
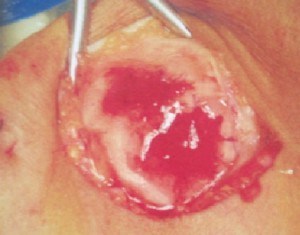
Εικόνα 4. Τεχνική αυτόλογης μεταμόσχευσης χονδροκυττάρων
Αριστερά, προετοιμασία καλλιεργήματος χονδροκυττάρων και τοποθέτησή τους στην συνθετική μεμβράνη κολλαγόνου. Στη μέση, η πρώτη μεταμόσχευση με την τεχνική MACI στην Ελλάδα πραγματοποιήθηκε το 2005 από τον κο Τριανταφυλλόπουλο. Δεξιά, αποκατάσταση χόνδρινης βλάβης με την τεχνική MACI.
Εικόνα 5. Τεχνική τοποθέτησης μεμβράνης υαλουρονικού οξέος με καλλιεργημένα μεσεγχυματικά κύτταρα στην περιοχή της χόνδρινης βλάβης.
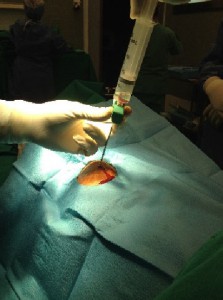
Εικόνα 6. Τεχνική μικροτρυπανισμών με ταυτόχρονη έγχυση αυξητικών παραγόντων που έχουν απομονωθεί διεγχειρητικά από το αίμα του ασθενούς.
Εικόνα 6. Τεχνική τοποθέτησης συνθετικής μεμβράνης υαλουρονικού και αυτόλογων μεσεγχυματικών κυττάρων (που ελήφθησαν διεγχειρητικά από το λαγόνιο οστούν του ασθενούς) σε χόνδρινη βλάβη επιγονατίδας.
Οι εικόνες προέρχονται από προσωπικά περιστατικά του κου Τριανταφυλλόπουλου.
Ο κος Τριανταφυλλόπουλος εφαρμόζει όλες τις ανωτέρω τεχνικές στο Νοσοκομείο ΥΓΕΙΑ με βάση διεθνή επιστημονικά κριτήρια (guidelines) ώστε να επιτυγχάνεται πάντοτε το καλύτερο δυνατό θεραπευτικό αποτέλεσμα. Επίσης, στο Εργαστήριο Έρευνας Παθήσεων του Μυοσκελετικού Συστήματος που εργάζεται ως Λέκτορας εκτελεί ερευνητικά πρωτόκολλα αντιμετώπισης βλαβών του αρθρικού χόνδρου και έχει ανακοινώσει αποτελέσματα που για όποιον ενδιαφέρεται είναι προσβάσιμα στο διαδίκτυο.